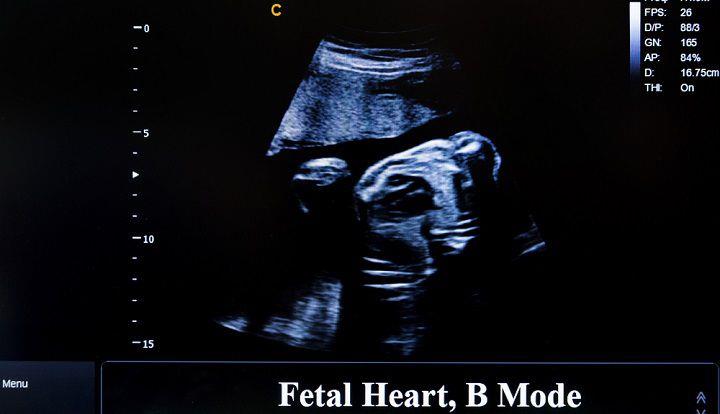
בדיקת אקו לב עובר (Fetal echocardiography)
 ד"ר גיל באר
ד"ר גיל באר בדיקת אקו לב עובר, הנקראת גם אקוקרדיוגרפיה עוברית או בקיצור אקו לב עוברי, היא בדיקת אולטרסאונד לא פולשנית, שבוחנת לעומק את המבנה והתפקוד של לב העובר, כשהוא עדיין ברחם אמו. אקו לב עוברי נועד לזהות את הליקויים והמומים בלב ובכלי הדם, שעלולים לסכן את חיי התינוק[1]. מכיוון שמדובר בבדיקה מיוחדת, שאינה חלק מבדיקות השגרה בהיריון, הפנייה לאקו לב עוברי נעשית רק כאשר קיים חשד או סיכון להתפתחות של בעיות בלב העובר.
אקו לב מתבצע על ידי רופא/ה עם ידע מיוחד במומי לב מולדים, כמו קרדיולוגית או קרדיולוג ילדים. בבדיקה ניתן לבחון את מבנה הלב והמסתמים, עובי של שריר הלב ויכולת השאיבה שלו, כלי הדם היוצאים והנכנסים אל הלב, זרימת הדם בחלקים השונים של הלב ואת תקינות קצב הלב. איתור הליקויים טרום הלידה מאפשר להיערך נכון מבעוד מועד ואפילו לתת טיפול או לנתח מוקדם ככל האפשר.
מגבלות אקו לב עוברי
מידת הדיוק ויכולת גילוי המומים תלויות כמובן בשלב ההיריון שבו נעשית הבדיקה. עם זאת, לא את כל המומים ניתן לאבחן באמצעות אקו לב עוברי. לדוגמה, קשה יותר לזהות דווקא את הליקויים הקלים יותר, כמו פגם במחיצה בין עליות הלב או חור בין החדרים השמאלי לימני או היצרות של אבי העורקים, שקשה לאבחון גם אחרי הלידה.
מטרת הבדיקה
המטרה של אקו לב עובר היא לגלות מומים בלב ובכלי הדם, וליקויים בתפקוד הלב אצל העובר כשהוא עדיין ברחם. גילוי מוקדם של מומים בלב מעלה את הסיכוי לטיפול יעיל יותר. הסיבה לכך היא שישנם מקרים שניתנים לטיפול כבר בשלב מוקדם של ההיריון, ובמקרים אחרים ניתן להתכונן לבעיות שעלולות להופיע במהלך הלידה. במידת הצורך אף ניתן לבצע היריון מוקדם, ולאחר לידת התינוק ניתן לבצע טיפולים – החל מטיפול תרופתי וכלה בניתוח[2].
מחלות ומצבים בריאותיים שהבדיקה יכולה לזהות
אבחון טרום לידתי של מחלת לב מולדת עוברית (CHD)[3].
אוכלוסיות בסיכון
אקו לב עובר אינו חלק משגרת הבדיקות בהריון, אלא מומלץ במקרים של סיכון מוגבר למומים, כמו במקרים הבאים[2]:
בעיות אצל העובר – נמצאו מומים מבניים אחרים בגוף העובר, תוצאות מחשידות של סקירת מערכות או שקיפות עורפית, הפרעות משמעותיות או פיגור בגדילת העובר ברחם, חשד להפרעות כרומוזומליות, בעיה גנטית, כמות גדולה מדי של מי שפיר או בצקת כללית של העובר, הריון עם תאומים זהים.
בעיות אצל האישה ההרה – נטילת תרופות במהלך הריון שעלולות להיות מסוכנות למערכת הלב של העובר כגון תרופות מסוימות לאפילפסיה, לדיכאון ולאקנה, תרופות נוגדות דלקת לא סטרואידליות (NSAIDs) ותרופות ללחץ דם (מעכבי ACE); ילד נוסף שנולד עם מום בלב בהריון קודם או היסטוריה משפחתית של בעיות לב גנטיות, במיוחד אצל אחד ההורים או האחים.
מחלות קשורות אצל האישה בהריון[2]:
- מחלה של האם שמעלה סיכון למומים או לבעיות לב אצל העובר כמו סוכרת לא מאוזנת או מקרים מסוימים של הריון בסיכון.
- מחלה זיהומית במהלך ההיריון שעלולה לפגוע בלב העובר כגון אדמת או מחלת פרוו (מחלה שבמקרים מסוימים פוגעת גם במערכת הדם ובלב של העובר).
- הימצאות נוגדנים עצמיים Anti Ro אוAnti La , שעלולים לפגוע במערכת ההולכה בלב העובר אצל נשים עם מחלות אוטואימוניות (למשל זאבת אדמונית).
- נעשה שימוש חריג באלכוהול או בסמים במהלך ההיריון.
- התקבלו תוצאות חריגות מבדיקות אחרות.
- כניסה להיריון בגיל מתקדם.
אופן ביצוע הבדיקה
הכנות לבדיקהשלא כמו אולטרסאונד שגרתי לפני הלידה, אין צורך להגיע עם שלפוחית שתן מלאה לאקו לב עוברי. חשוב להגיע עם מידע רב ככל הניתן, בעיקר בכל הנוגע לסיבה שבגללה ניתנה ההפניה לבדיקה זו. אם הסיבה להפניה היא שיש לאם מום לב, חשוב להגיע עם כל התיעוד הרפואי שיש. הבדיקה יכולה להימשך בין 30 דקות ועד כשעתיים (תלוי בממצאים), ולכן חשוב להתארגן מראש עם הזמנים[4].
מהלך הבדיקה
אקו לב עוברי הוא בדיקת אולטרסאונד המבוצעת עם מכשור מתקדם שעוזר באבחון של חריגות לב עובריות. במהלך הבדיקה ייבחנו חדרי הלב וכלי הדם הנכנסים ויוצאים מן החדרים, וזאת כדי לאבחן חריגות בלב. המטרה החשובה ביותר היא לזהות מקרים של פגמים מבניים בלב העובר, הפרעות בקצב הלב והיבטים תפקודיים אחרים של לב העובר[5].
הבדיקה נעשית לרוב במהלך השליש השני של ההיריון, כאשר האישה נמצאת בשבוע 18 עד 24 להריון[6].
אקו לב עוברי דומה לאולטרסאונד הריון והוא יכולה להתבצע באמצעות מתמר על הבטן או דרך הנרתיק (אולטרסאונד טרנס-ווגינלי). באולטרסאונד בטן יונח מניח ג'ל שקוף על בסיס מים על הבטן, והוא יוזז על פני האזור. המכשיר שולח גלי קול שיוצרים תמונה של לב העובר על מסך. באולטרסאונד טרנסווגינלי, הבדיקה נעשית בתוך הנרתיק. בדיקה זו יכולה להיעשות מוקדם יותר בהריון והיא מייצרת תמונה ברורה יותר מאשר אולטרסאונד בטן[6].
במהלך ייתכן שיהיה צורך לשנות תנוחות על מנת לייעל את הדמיית האנטומיה של העובר. בחדר הבדיקה בדרך כלל ישנו מסך עילי כך שניתן לצפות בביצוע הבדיקה. לאחר שבדיקת אקו לב עוברית מסתיימת, היא נבחנת על-ידי קרדיולוג/ית ילדים[1].
אחרי הבדיקה
אקו לב עוברי אינו כרוך בחשיפה לקרינה כלשהי ואינו מהווה סיכון. אפשר לחזור לפעילות הרגילה מיד עם סיום הבדיקה.
אזהרות
סיכון: בדיקת אקו לב עוברי אינה כרוכה בסיכון כלשהו - לא לעובר ולא לאם[2]. זוהי בדיקת אולטרסאונד פשוטה, בלתי חודרנית, שנעשית תוך העברת מתמר של גלי קול על גבי הבטן. יתכן שהבדיקה המוקדמת תיעשה בגישה נרתיקית עם מתמר דק.
פענוח תוצאות
התוצאות תלויות בהגדרת אקו לב העובר, גיל ההיריון של העובר, אבחנות ואיכות התמונות. אם הבדיקה נעשית על ידי קרדיולוג/ית ילדים, מיד עם סיום הבדיקה יינתן הסבר מפורט על התוצאות. אם הבדיקה מבוצעת על-ידי איש או אשת מקצוע אחרים, יש להמשיך בירור אצל קרדיולוג/ית ילדים[4].במקרה שבו תוצאות הבדיקה תקינות, ייתכן שיהיה צורך בבדיקה חוזרת לפני או אחרי הלידה, בהתאם לסיבה שבגללה הבדיקה נעשתה מלכתחילה. בעיות מסוימות כגון זאבת אצל האם, דורשות גם הן בדיקות חוזרות, גם אם הראשונה תקינה. במקרים מסוימים ייתכן כי יאובחן מבנה בלב שלא נראה לגמרי טוב, ויהיה צורך בבדיקה חוזרת למרות שהחשד לבעיה נמוך. בכל מקרה, חשוב לזכור שלא ניתן לשלול לגמרי את כל הבעיות באקו לב עוברי. הסיבה לכך היא שמחזור הדם של העובר שונה מאשר לאחר הלידה ובנוסף, קשה לראות חורים קטנים מאוד בין החדרים התחתונים של הלב[4].
ניתן לבצע אקו לב עוברי לאחר שבוע 17-18. עם זאת, טכנולוגיה חדשה יותר באמצעות מתמר טרנס-וגינאלי, יכולה להשיג צילום של הלב כבר לאחר 12 שבועות. אם הסריקה מתבצעת לפני שבוע 18, סביר להניח שיהיה צורך לחזור לבדיקה נוספת כדי לאשש את הממצאים[4].
במידה ונמצא מום בלב, הקרדיולוג/ית ילדים יסביר בפירוט את האבחנה וההשלכות של הממצאים. ברוב המקרים תתבצע בדיקה נוספת לאישוש האבחנה. ההסבר של הרופא/ה יכלול מידע על המשמעות של המום, לרבות האם הפגם ישפיע או לא ישפיע על העובר לפני הלידה, האם תידרש העברה מידית של העובר לאחר הלידה לצורך ניתוח לב. לאבחנה של מום לב יש השלכות משמעותיות על בריאותו הכללית של העובר: מומי לב מסוימים יכולים להגביר באופן משמעותי את הסיכון לבעיות גנטיות כגון תסמונת דאון או תסמונת די ג'ורג'; לגידולים שפירים בלב עקב טרשת גבשושית, עלולים להיות השלכות משמעותיות על התפתחות מוח לא תקינה, ולכן במקרים מסוימים יש צורך לקבל החלטות לגבי המשך ההיריון. כאשר קיים חשש משמעותי לבעיה כלשהי, סביר להניח שיהיה צורך בבדיקות נוספות[4].
הנה כמה מן הבדיקות שייתכן שיהיה בהן צורך לאחר אבחון של מום בלב העובר[2]:
- הערכות הבריאות הכללית העובר – בדיקת ספירת תנועות עובר.
- מבחן ללא מאמץ – בדיקה של קצב הלב והתנועה של העובר.
- פרופיל ביופיזיקלי (BPP) - בדיקת אולטרסאונד של קצב הלב, הנשימה, התנועה, טונוס השרירים וכמות מי השפיר.
- אולטרסאונד או אקו לב - בדיקות לצורך אישור האבחנה, כמו גם כדי לעקוב אחר צמיחת העובר, שינויים בלב העובר ובעיות אחרות.
- בדיקת מי שפיר – איתור הפרעות כרומוזומליות וגנטיות ומומים מולדים מסוימים.
- ייעוץ גנטי – כדי להבין את הסיכונים הכרוכים בלידת תינוק עם פגמים גנטיים.
רמת סיכון:
הכי נמוך
מאמרים בנושא אקו לב עובר
 מאת: ד"ר גיל באר 18/06/2023
מאת: ד"ר גיל באר 18/06/2023למה חשוב לבצע אקו לב בעובר, מה מגדיל את הסיכוי למום לב מולד ואיך מטפלים ביילוד עם מום? ד"ר גיל באר מומחה ברפואת ילד... לכתבה המלאה
 מאת: ד"ר חסן בכרי 19/11/2020
מאת: ד"ר חסן בכרי 19/11/2020כשליש מהמומים המתגלים במהלך ההריון הם מומי לב. מעקב תכוף במהלך ההריון חיוני לשם מעקב אחר התפתחותו, משמעותו לבריאות ... לכתבה המלאה


 חיפוש רופאים
חיפוש רופאים  בדיקות
בדיקות  מונחים
מונחים  כתבות ומחקרים
כתבות ומחקרים  ערוצי תוכן
ערוצי תוכן  מחשבונים
מחשבונים 


















