התרופות שעלולות לסכן חולי סוכרת
מחלת הסוכרת עלולה לפגוע בכליות ובמקרים קשים אף לגרום לאי ספיקת כליות. ישנן תרופות לחולי סוכרת שמסולקות מהגוף על ידי הכליות, וכשיש בעיות בתפקודי הכליות - הבעיה עלולה להחמיר.
בעשורים האחרונים קיימת בארה"ב עלייה מדאיגה מאוד בשכיחות תופעת ההשמנה, ובמקביל חלה עלייה בשכיחות של סוכרת מסוג 2. ניתן לראות מגמה דומה במדינות מפותחות ומתפתחות רבות, ולכן מתייחסים כיום למחלת הסוכרת במושגים של מגיפה. בישראל, סוכרת סוג 2 מהווה מעל 90% מהמקרים אצל מבוגרים ועם הגיל שכיחותה עולה. מעל 20% מאזרחי ישראל בגילאי 65-85 סובלים מהמחלה.
קראו עוד: הטיפול בסוכרת – תמונת מצב עדכנית
הגורמים למחלה והסיבוכים שלה
מחלת הסוכרת מתאפיינת ברמה גבוהה של סוכר בדם עקב חוסר באינסולין. המחלה פוגעת באופן בלתי הפיך בכלי דם קטנים בעיקר בעיניים, בכליות ובמערכת העצבים. סוכרת עלולה גם להביא להחמרה בטרשת עורקים וכך להעלות את הסיכון לסיבוכים בכלי דם גדולים כולל אוטם בשריר הלב (התקף לב), שבץ מוחי ועוד. שנים רבות חשבו שסוכרת סוג 2 נגרמת בעיקר עקב עודף משקל שמפריע לתפקוד האינסולין (תנגודת לאינסולין). היום ידוע שסוכרת נגרמת משתי סיבות עיקריות:
- תנגודת לאינסולין - נגרמת לרוב עקב היעדר פעילות גופנית ותזונה עתירת קלוריות.
- הפרעה ביכולת של תאי הביתא בלבלב להפריש אינסולין, (לרוב מדובר בבעיה תורשתית).
אצל אנשים שסובלים מהשמנה ואינם חולים בסוכרת, פעולת הלבלב מגבירה את הפרשת האינסולין על מנת לפצות על התנגודת לאינסולין. לעומת זאת, בסוכרתיים הלבלב אינו מסוגל להפריש מספיק אינסולין כדי להתגבר על התנגודת לאינסולין.
התפקיד המרכזי של ההורמונים האינקרטיניים בוויסות רמת הסוכר בגוף, במיוחד לאחר כל ארוחה ידוע כבר עשרות שנים. רק בשנים האחרונות החלו להשתמש בתרופות לסוכרת ממשפחת גליפטינים (מעכבי האנזים DPP-4), שמגבירות את הפעילות האינקרטינית. ההורמונים האינקרטיניים שמופרשים מהמעיים בעיקר לאחר אכילה מגבירים את הפרשת האינסולין. בסוכרת סוג 2 קיים חוסר בפעילות של הורמונים אלו.
הטיפול העיקרי בסוכרת סוג 2 הוא דיאטה מתאימה, פעילות גופנית קבועה וטיפול תרופתי. מתחילת המילניום נוספו הרבה תרופות חדשות לטיפול בסוכרת סוג 2, שרובן נועדו להגברת הפעילות האינקרטינית (למשל ג'נובייה, גאלבוס,טרג'נטה ואונגלייזה הניתנות כטבליות). תרופות אחרות שפועלות באופן דומה אך ניתנות בזריקה הן הביאטה והויקטוזה.
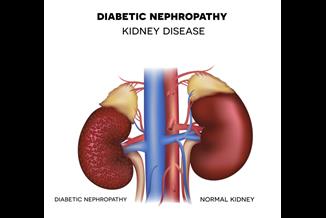
הקשר בין סוכרת לאי ספיקת כליות

למעשה, סוכרת גורמת לירידה בתפקוד הכלייתי (אי ספיקת כליות) ולהפרשה מוגברת של חלבון בשתן. אי ספיקת כליות מתבטאת בהפרעה בוויסות המלחים וכמות המים בגוף וכן בירידה בהפרשת חומרים אחרים בשתן (למשל תרופות).
כיום, רמת קריאטינין בדם היא מדד עיקרי לבדיקת תפקודי כליות. קריאטינין נוצר מפירוק רקמת שריר ומופרש בשתן. במצב של אי ספיקת כליות, הפרשת הקריאטינין בשתן יורדת, לכן רמת הקריאטינין בדם עולה.
במצב נורמלי, עם עליית הגיל תהיה ירידה בתפקוד הכליות, בחולי סוכרת במיוחד. בנוסף, הירידה בתפקודי הכליות בסוכרתיים קשורה גם להופעת לחץ דם גבוה, הפרעה בשומני הדם והשמנת יתר בשכיחות גבוהה.
הקשר בין תרופות לסוכרת לאי ספיקת כליות
תרופות רבות למחלת הסוכרת אסורות לשימוש מסיבות שונות במקרה של אי ספיקת כליות. חלק מהתרופות (למשל מטפורמין), שמסולקות על ידי הכליות, מצטברות בגוף במקרה של ירידה בתפקוד הכליות.
במקרים של אי ספיקת כליות מתקדמת טיפול במטפורמין עלול לגרום לחמצת לקטית בדם (שגורמת לתמותה ב- 50% מהמקרים). לכן במקרים של אי ספיקת כליות קלה צריך להקטין את מינון המטפורמין ובאי ספיקת כליות קשה צריך להפסיק את נטילת התרופה לגמרי.
גם אינסולין מתפנה על ידי הכליות, ובמקרים של אי ספיקת כליות מתקדמת יש להקטין באינסולין את מינון האינסולין (לעיתים עד כדי מחצית).
ירידה בתפקודי כליות שכיחה באנשים עם סוכרת סוג 2 וברוב המקרים היא לא מלווה בתסמינים. בנוסף, סוכרתיים לא תמיד מקפידים על ביצוע מעקב אחרי רמת הקריאטינין בדם, ולכן נטילת תרופה בטוחה לתפקוד הכלייתי היא מהווה יתרון חשוב לסוכרתיים.
עד שימצאו את התרופה שתגרום להתרבות תאי ביתא בלבלב ותרפא את מחלת הסוכרת, חשוב להקפיד על איזון הסוכרת ככל האפשר, ללא היפוגליקמיות, על מנת למנוע את סיבוכים בלתי הפיכים.
מאת: ד"ר עמיר בשקין, יועץ אנדוקרינולוג במכבי שירותי בריאות, מנהל יחידת אנדוקרינולוגיה וסוכרת, בית חולים גליל מערבי נהריה
האם המאמר עניין אותך?









 חיפוש רופאים
חיפוש רופאים
 בדיקות
בדיקות
 מונחים
מונחים
 כתבות ומחקרים
כתבות ומחקרים
 ערוצי תוכן
ערוצי תוכן
 מחשבונים
מחשבונים

















