בחנו את עצמכם: האם אתם בסיכון מוגבר להתקף לב?
השמנת יתר, גיל, הגנטיקה ואפילו היקף הצוואר - כולם מהווים גורמי סיכון לטרשת עורקים, המובילה להתקף לב. כך תדעו אם גם אתם בקבוצת הסיכון
מחלות לב הן הסיבה השניה לתמותה בישראל, כש-7,000 מקרי מוות בשנה מיוחסים להן. בתקופה שבה 6% מהאוכלוסיה סובלים ממחלת לב וכ-40 אלף איש בשנה מתאשפזים בגללה - יש חשיבות יתרה לזיהוי גורמי הסיכון והחלטה לאמץ אורח חיים בריא.
קראו עוד: פרפור פרוזדורים: למי מתאימות התרופות החדשות
פרופסור יובל נוח הררי, היסטוריון ומחברם של רבי המכר "קיצור תולדות האנושות" ו"ההיסטוריה של המחר", מתאר כיצד בעתיד יהפכו מחלות לב לבעיות "טכניות" בלבד, כאלו שהקהילה המדעית והרפואית תדע "לפתור", כך שלמעשה הן לא יגרמו למוות. בין אם זה העתיד שצפוי לנו או לא - במציאות של היום אנו כבר יודעים לאתר את אותם יחידים שנמצאים בסיכון גבוה לחלות ולמות ממחלות לב וכלי דם.
טרשת עורקים: המחלה שמתגלה כשכבר מאוחר מדי
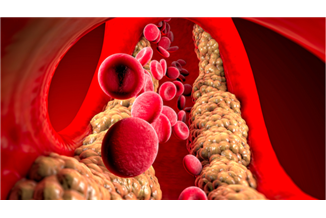
טרשת עורקים (Atherosclerosis) היא בראש ובראשונה מחלת כלי דם, או ליתר דיוק מחלה של העורקים: משקעים שומניים שוקעים בדפנות הפנימיות של העורק ומצרים אותו, עד שלבסוף הוא נחסם לגמרי וזרימת הדם נעצרת. תאים ורקמות שמצאים אחרי מקום הסתימה אינם מקבלים את החמצן הדרוש להם, והם מתים. הנמק שנוצר אמנם נשאר בתוך הגוף, אך אין לו שום תפקיד.
וכך נוצר בפועל המנגנון של אוטם בשריר הלב (בלשון העם "התקף לב"): כלי דם כלילי (קורונרי) שמזין את הלב נחסם כתוצאה ממשקעים שומניים בדפנות הפנימיים שלו. החלק מהלב שאינו מקבל דם מתחיל בתהליך של יצירת נמק, וזוהי הסיבה לכאבים החזקים בזמן התקף לב. ללא טיפול אותו חלק בלב ימות ותחליף אותו רקמת צלקת, שאין לה יכולת כיווץ. כתוצאה מהתהליך הלב יתכווץ חלש יותר (אי-ספיקת לב) או, במקרים קשים יותר, כאשר האוטם מערב חלק במערכת ההולכה, יגרום להפרעת קצב מסכנת חיים.
קרוב ל-50% מהחולים שסובלים מאוטם בשריר הלב אינם זוכים להגיע לבית החולים, פשוט כי הם מתים לפני כן מהפרעת קצב קטלנית (פרפור חדרים). טרשת נפוצה מאוד בקרב מבוגרים בארצות מערביות המאופיינות בחיי שפע, והם לרוב סובלים ממשקל עודף ואינם עוסקים בפעילות גופנית. טרשת עורקים קיימת אצל כולם בדרגות שונות של חומרה, כשאפילו אצל ילדים נמצאים שרידים ראשוניים של משקעים בעורקים.

הבעיה הגדולה היא שלטרשת עורקים אין סימנים חיצוניים שיכולים להעיד על החומרה, וכאשר היא נותנת את אותותיה - זה לרוב כבר מאוחר מדי. זו הסיבה שיש לנסות ולאבחן מי מהחולים הוא בעל סיכוי גבוה לחלות במחלת לב ובמקרה הצורך לתת טיפול מונע שיוריד את הסיכון לפתח מחלה.
קראו עוד: מהי תעוקת חזה? 11 מונחים שאתם חייבים להכיר
גורמי סיכון: מי נמצא בסיכון לחלות בטרשת עורקים?
בשנים האחרונות יש מאמץ אדיר מצד ארגוני הבריאות לאתר את אותם חולים שנמצאים בסיכון גבוה לפתח מחלת לב. האינטרס, מעבר להצלת חיים ושיפור איכות החיים של אלו שאינם מודעים לכך שהם חולים, הוא גם כלכלי: זול יותר למנוע מחלת לב מאשר לטפל בחולה או לשקם אותו. לשם כך פרסם איגוד הלב האמריקאי (AHA) רשימה של גורמי סיכון שאחריהם יש חובה לעקוב, ומדדים חדשים מתפרסמים כל העת.
1. גיל
חולה מבוגר יותר נמצא בסיכון גבוה יותר לפתח מחלת לב, מפני שהוא "צבר" יותר שנים של התפתחות המחלה. מצד שני יש לשים לב לעובדה שלחולים צעירים שלוקים באוטם בשריר הלב יש סיכוי גבוה יותר למות. הסיבה נעוצה כנראה בכך שהלב המבוגר "התרגל" לחיות במצב של אסכמיה (חוסר חמצן) - מה שהביא אותו לפתח כלי דם חדשים, "מעקפים טבעיים", שיאפשרו זרימת דם במקרה של חסימת עורק. אצל חולים צעירים הדבר הזה עוד לא קיים (פשוט כי הם עוד לא חיים מספיק שנים) והסיכון שלהם למות עולה.
2. מין
ביקור קצר במחלקת טיפול נמרץ לב בכל בית חולים יגלה אחוז גבוה יותר של חולים גברים. הסיבה היא הורמונלית: לנשים עד גיל המעבר יש מחזור הורמונלי חודשי שכולל אסטרוגן ופרוגסטרון - שני הורמונים שהוכחו כבעלי השפעה מגנה מפני טרשת עורקים. הבעיה מתחילה בגיל המעבר, אז נפסק המחזור החודשי והסיכוי של נשים לחלות משתווה לזה של גברים.
3. עישון
הוכח באינספור מחקרים שעישון הוא הגורם ההתנהגותי (הניתן לשינוי) המוביל להתפתחות של מחלות כלי דם. הפסקת עישון תוריד את הסיכוי לחלות בעשרות אחוזים, מבלי לציין את החיסכון הכספי. שנה לאחר הפסקת העישון - הסיכון למחלת לב משתווה לזה של מי שלא עישן מעולם.
4. השמנת יתר ועודף שומנים בדם
אחד הגורמים החשובים בהתפתחות טרשת הוא רמת הכולסטרול. להפחתת רמת הכולסטרול לרמות היעד יש חשיבות הן במניעה של התקדמות טרשת בחולי לב ידועים (מניעה שלישונית), והן בהפחתת הסיכון לפתח מחלת לב באנשים בריאים עם גורמי סיכון נוספים (מניעה ראשונית). זיהוי אנשים עם כולסטרול מעל לרמה המומלצת, וספציפית כולסטרול מסוג LDL ("הכולסטרול הרע") הוא קריטי.

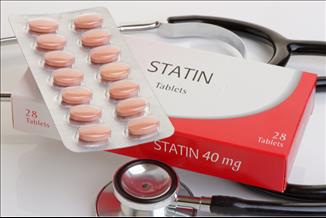
הטיפול כולל בדרך כלל שינוי התנהגותי-תזונתי וטיפול תרופתי, בתרופות ממשפחת הסטטינים. נמצא שהפחתה כוללת של %20 ברמות הכולסטרול יכולה להביא להורדה של 30% במחלות הלב . לאנשים בעלי גורמי סיכון נוספים מומלץ להוריד את ערכי ה-LDL אל מתחת ל-200 מ"ג/ד"ל.
"הכולסטרול הטוב", או HDL, הוא אותו סוג כולסטרול שמגן עלינו מפני היווצרות משקעים: הוא עובר בדם ו"אוסף" משקעי שומן מדפנות העורקים חזרה אל הכבד. בעוד שהדרך העיקרית להוריד את רמת ה-LDL היא תזונתית או תרופתית, העלאה של רמת ה-HDL מתבצעת בעיקר על ידי פעילות גופנית.
יש לציין שמחקרים עדכניים וגישות חדשות לתזונה החלישו את הקשר בין שומן רווי בכלל וכולסטרול בפרט לסיכון גבוה למחלות לב, וגישות מסוימות (תזונה קטוגנית, תזונה דלת פחמימות וכו') אף גורסות שיש להרבות באכילת שומן רווי ולהמעיט באכילת פחמימות. יחד עם זאת, המלצות דומות מגופים רשמיים כמו משרד הבריאות או איגוד הלב האמריקאי עדיין לא קיימות.
5. יתר לחץ דם
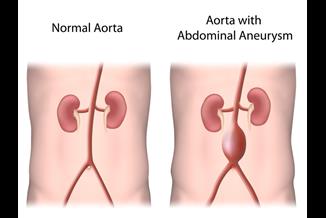
לחץ דם גבוה, "הרוצח השקט", אינו רק גורם סיכון למחלות לב כלילית אלא גם לאי ספיקת לב, שבץ מוחי, מפרצת עורקית ואי ספיקת כליות. יתר לחץ דם מוגדר כלחץ סיסטולי גבוה מ-180 ממ"כ או לחץ דם דיאסטולי שווה או גבוה מ-90 ממ"כ. מחקר שפורסם במאי השנה מצא שהורדה של 10 ממ"כ בלחץ הדם הסיסטולי או חמישה ממ"כ בלחץ הדם הדיאסטולי שוות ערך להפחתה של 60% בסיכון לשבץ ו-50% בסיכון לאוטם בשריר הלב.
בכל מקרה יש לבצע מעקב על לחץ הדם למשך מספר ימים, בשתי הידיים ובזמנים קבועים (לא לאחר האוכל או פעילות פיזית). קרוב ל-20% מהאוכולוסיה בישראל סובלת מיתר לחץ דם, מה שהביא לכך שתרופות להורדת לחץ הדם הם בין התרופות הנפוצות ביותר בשוק והמגוון האדיר שלהן מביא לכך שכמעט כל חולה מוצא את התרופה המתאימה לו, ללא תופעות לוואי.
6. סוכרת
סוכרת היא מחלה קשה בפני עצמה, אך היא גם מהווה גורם סיכון משמעותי להתפתחות של מחלות כלי דם. הסיבה היא ככל הנראה העובדה שרוב חולי הסוכרת נמצאים בחלק העליון של טווח הסוכר התקין או אפילו מעליו. חשיפה ממושכת לרמות סוכר גבוהות פוגעות בכלי דם קטנים, ולכן לא רק כלי דם כליליים נפגעים, אלא גם כלי דם בכליות, במוח, בעיניים וכלי דם קטנים שמזינים את הגפיים ואת העצבים המובילים אליהן.
7. גנטיקה
זהו כנראה אחד הגורמים המשפיעים ביותר. נהוג לחשוב שמקרי מוות מוקדם במשפחה (הורים או אחים עד גיל 60) כתוצאה ממחלה כלילית מהווים גורם סיכון משמעותי.
8. היקף הצוואר ואורך ה"גל"
כאמור, ישנם מדדים נוספים שמתגלים כל העת ויכולים להעיד על גודל הסיכון של אדם לחלות. אחד מאלה הפחות מוכרים הוא Carotid-Radial pulse wave velocity, או crPWV. המושג הארוך למעשה מתאר דבר פשוט: כשהלב מתכווץ הוא דוחף את הדם לאבי העורקים ומשם לכל הגוף. עורק התרדמה (באנגלית: קרוטיד, Carotid) הוא העורק המוביל דם מהצוואר לראש ולמוח ובגלל הגודל שלו והקרבה היחסית ללב ניתן לחוש בו את הדופק (pulse wave) ראשון. מקום נוסף, רחוק יותר, שבו ניתן לחוש את הדופק הוא עורק היד (באנגלית: רדיאל, radial).
חישוב הזמן שלוקח ל"גל" לעבור מאתר קרוב לאתר רחוק יותר יכול להעיד על מידת הקשיחות של העורקים, ומכאן - מידת ההסתיידות שלהם ומידת התקדמות המחלה. באותה דרך ניתן למדוד דופק גם בעורק הירך (פמורל - femoral) והעורק הנמצא בגב כף הרגל (dorsalis pedis).
מחקר שנערך בקרב 2,318 גברים בסין מצא שהיקף הצוואר מהווה ביטוי לגורמי סיכון אחרים, וככל שהיקף הצוואר גדול יותר כך גורמי סיכון אחרים (שומנים בדם, BMI והיקף מתניים) היו גבוהים יותר.
מעקב אחרי כל הגורמים הנ"ל צריך להיות בשיתוף עם רופא המשפחה, ובמקרה הצורך יש לערב גם גורמים נוספים, כמו קרדיולוג, תזונאי, ואפילו מאמן כושר ובני משפחה.
בסיכון או לא: הכרה של הסימנים מצילה חיים
בלי קשר לשאלה אם אדם מסויים נמצא בסיכון או לא - ישנה חשיבות מכרעת להכרת הסימנים של אוטם בשריר הלב, שכן כאמור, לזיהוי וטיפול מוקדמים יש השפעה ישירה על הסיכוי לשרוד. הסימנים כוללים: כאב בחזה המאופיין בלחץ, דקירה או שריפה, קושי בנשימה, הקרנה של הכאב לידיים, צוואר או רום הבטן, בחילה, הזעה, חיוורון וחרדה.
במקרה שאדם, במיוחד הידוע כחולה במחלת לב, סובל מאחד או יותר מהתסמינים הללו חובה לפנותו בדחיפות לבית החולים. במידת הצורך יש להתקשר למד"א בטלפון 101 ובמידה והדבר אפשרי יש לחבור עם האמבולנס בדרך, כדי לקצר את זמן הפינוי.
מועצת הלב האמריקאית פרסמה לפני מספר שנים הנחיה שכותרתה "time is muscle" ("זמן הוא שריר") מתוך הבנה שככל שהזמן עובר יותר ויותר תאי לב מתים והנזק עלול להיות בלתי הפיך. ואכן, חולה כזה ירוויח מפינוי מהיר, שכן חלק מהטיפולים הניתנים בבית החולים (כמו המסת קריש דם על ידי תרופה) הם תלויי זמן ולא ניתנים יותר מארבע שעות לאחר הופעת הסימנים.
האם המאמר עניין אותך?








 חיפוש רופאים
חיפוש רופאים
 בדיקות
בדיקות
 מונחים
מונחים
 כתבות ומחקרים
כתבות ומחקרים
 ערוצי תוכן
ערוצי תוכן
 מחשבונים
מחשבונים










 תשובת מומחה
תשובת מומחה








